
암정보교육관
인체의 다양한 암
대장이란?
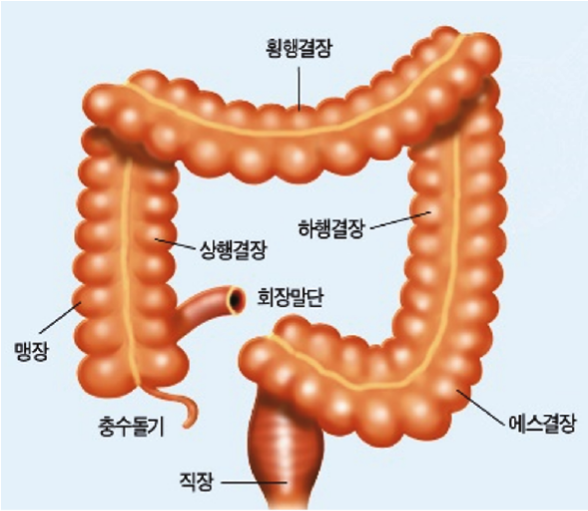
대장은 회장의 끝부분에서 항문까지 이르는 장기로서 결장과 직장으로 구성되어 있고 평균길이는 약 150cm
대장의 주 기능
전해질, 지방산 등을 흡수
액체성 장 내용물의 수분을 흡수하여 반고형성 변으로 전환시킴
변을 저장하고, 배변에 관여함
짧은 입원 기간
대장암의 빈도
세계적 추세
1년에 전세계 551,269명이 대장암으로 사망
전체 사망원인의 1%
암 사망원인의 5.8 %
사망률에 있어 폐암에 이어 2위
발병 연령: 50대 이후 급증, 70대가 가장 높음 (27.8 %)
국내의 현황 (2016년도 한국중앙암등록 사업보고서)
전체 암의 12.3%
전체 암발생 중 2위 (남여 모두 3위)
2011년까지 증가 추세였으나, 2012년부터 감소 추세
대장암의 원인
환경적 요인
생활 습관 : 서구 국가에서 대장암의 발생빈도가높은 이유로는 식생활 습관의 차이가 가장 중요한 요인으로 거론되고 있다.
적색육 , 가공육 섭취
음주
흡연
비만
운동부족
유전적 요인
대장암 가족력
유전성 대장암: 가족성 용종증, 유전성 비용종증 대장암
대장암의 증상
초기: 대부분의 경우 아무런 증상이 없다.
증상이 나타나는 경우에는 이미 대장암이 상당히 진행된 경우
대장암 환자들의 일반적인 증상
설사, 빈혈, 체중감소, 복부팽만, 소화불량, 근력의감소, 복통
배변습관 변화, 변비, 혈변, 장폐쇄 증상, 점액변
혈변, 변비 혹은 설사, 배변 후 후증기(변이 남은느낌),
배변시 통증
대장암이 의심되는 경우의 검사
1. 일상적인 검사
문진 (병력, 가족력 조사)
전신, 복부진찰
직장수지검사(대장암의 20% 진단 가능)
2. 대변잠혈검사
선별검사로 많이 이용되나 정확도가 낮다.
3. 에스결장경
항문에서 60cm까지 직장과 하행결장에 대한 내시경
(대장암의 50% 진단 가능)
4. 대장내시경
항문에서 맹장까지 전 대장을 볼 수 있는 내시경
(가장 정확한 진단 방법)
5. 전산화 단층촬영
선별검사로 많이 이용되나 정확도가 낮다.
6. 종양표지자 검사
암태아성항원이라 불리는 단백질을 측정
암의 발견보다는 진행도와 치료 후 추적 관찰의 지표로 이용
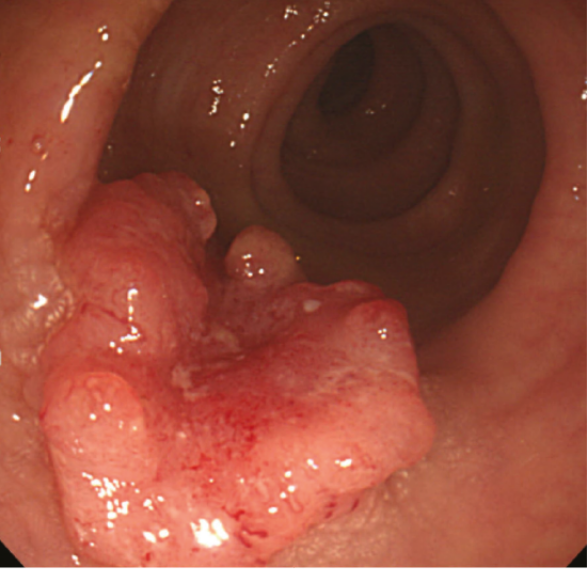
대장내시경으로 발견된 대장암
복부전산화 단층 촬영을 이용한 대장암의 진단 과정
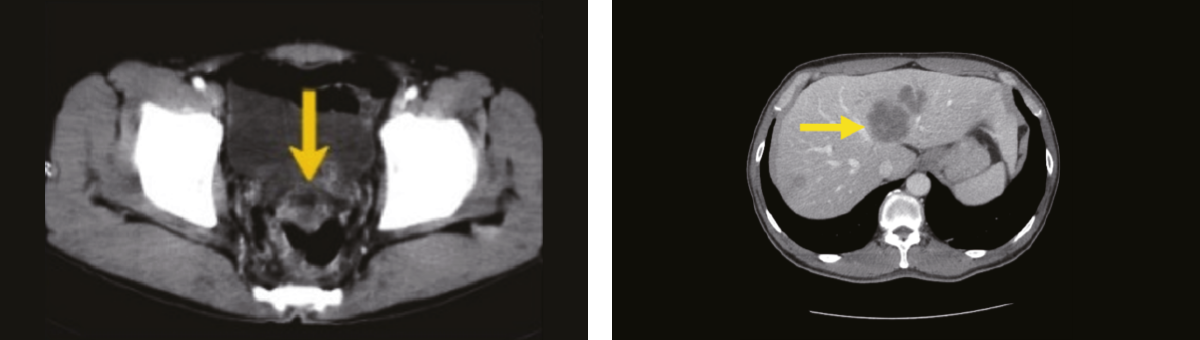
직장암이 방광까지 뚤고 들어간 소견
직장암이 간으로 전이된 소견
대장암의 병기
원발 종양(T)의 병기
T1: 암세포가 점막하층에 국한된 경우
T2: 암세포가 고유근층까지 침범한 경우
T3: 암세포가 고유근층을 넘어서 대장주위지방층까지 침범한 경우
T4: 암세포가 장벽을 통과하였거나, 다른 장기를 침범한 경우
림프절(N)의 병기
N0: 림프절 전이가 없는 경우
N1: 림프절 전이가 1–3인 경우
N2: 림프절 전이가 4개 이상인 경우
원격 전이(M)의 병기
M0: 원격전이가 없는 경우
M1: 원격전이가 있는 경우
대장암의 병기 분류
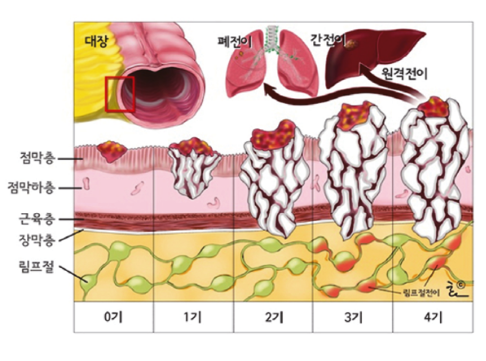
암세포가 점막하층과 근육층에 국한되고 림프절 전이가 없는 경우
암세포가 장막하층과 장막층에 국한되거나 주위장기침습이 있지만 림프절 전이가 없는 경우
림프절 전이가 있는 경우
대장암이 우리 몸의 다른 장기(간, 폐 등)로 전이된 경우
대장암의 치료
수술: 가장 필수적인 치료법
림프절 전이의 가능성이 낮은 점막하층 암
직장수지검사(대장암의 20% 진단 가능)
암이 항문에 인접하거나 항문을 보존할 수 없는 경우
항문을 절제하고 인공항문(대장루)를 조성
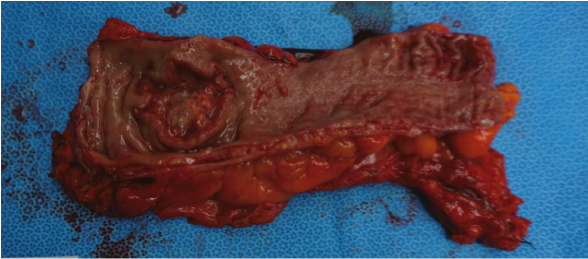
직장암의 절제 사진
(암 부위 뿐 아니라 일정 부분의 정상 조직을 포함하여 같이 절제하여야 한다.)

항문을 통한 직장암의 국소절제술
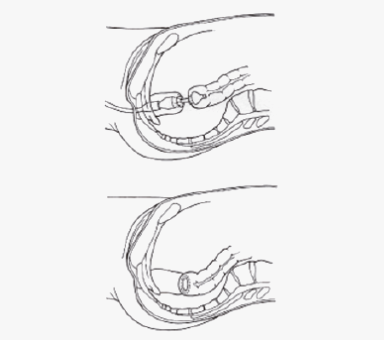
저위전방절제술 후 자동문합기를 이용하여 장문합 시행
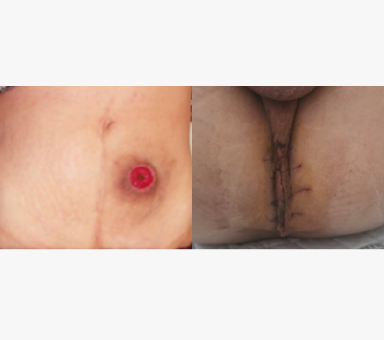
복화음 절제술 인공항문(왼) 항문이 없어진 모습 (오)
병변의 위치에 따라 절제 부위가 결정된다
정상 조직을 포함하여 절제하여야 하며, 혈관을 따라 림프절 절제를 같이 시행한다.
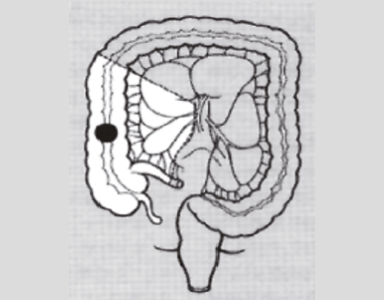
상행 결장암 (우결장절제술)
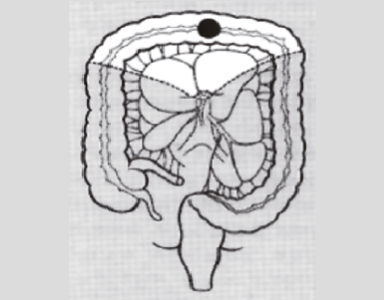
횡행 결장암 (횡행결장절제술)
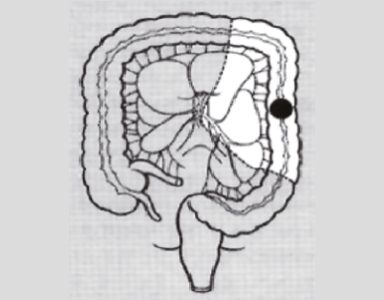
하행 결장암 (좌결장절제술)
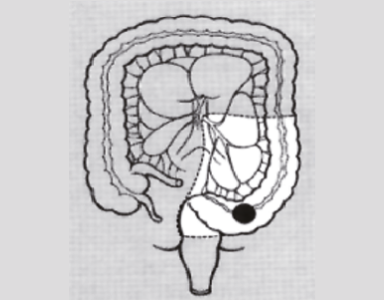
에스 결장암 (전방절제술)
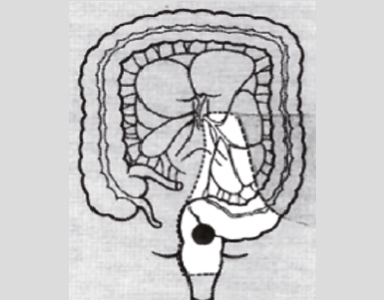
상부 직장암 (저위전방절제술)
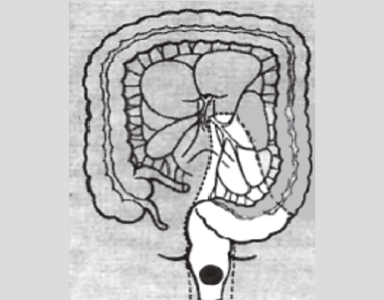
하부 직장암 (복회음절제술)
전통적인 수술 방법
수술 부위 노출을 위해 절개창을 열고 수술함
작은 절개로 투관침을 통하여 수술함
기존의 개복 수술과 유사한 종양학적 성적
개복 수술에 비해 수술 후 적은 통증, 빠른 회복 가능
로봇을 이용하여 작은 절개로 수술을 시행함
복강경 수술에 비해 자유도가 높은 로봇팔을 이용함.
대장암이 간, 폐 등으로 전이되었을 경우라도 완전 절제로 생존율 향상 가능
항암치료 및 방사선치료: 수술 전후의 보조 수단
유전성 대장암
전체 대장암 환자의 5-15%를 차지
암 발생 이전에 대장의 용종을 보이는 가족성 용종증, 연소기 용종증, 포이츠 예거스 증후군과 유전성 비용종증 대장암, MYH 연관 용종증으로 나눌 수 있다.
원인유전자가 밝혀진 대장의 유전성 종양
| 질환 | 원인 유전자 | 유전자 위치 |
|---|---|---|
| 가족성 용종증 | APC | 5q |
| 유전성 비용종성 대장암 | hMLH1, hMSH2, hPMS1, hPMS2 hMSH6, TGF-BRll | 2p, 3p, 2q 7p, 2p16, 3p |
| 포이츠 예거스 증후군 | STK11 (LKB1) | 19p |
| 연소기 용종증 | SMAD4 (DPC4) | 18q |
| MYH연관 용종증 | MYH | 1p |
유전자가 밝혀진 대장암 원인 질환들의 특성
| 유전성 비용종증 대장암 | 가족성 용종증 | 포이츠 예거스 증후군 | 연소기 용종증 | MYH연관 용종증 | |
|---|---|---|---|---|---|
| 유전형태 | 멘델우성 | 멘델우성 | 멘델우성 | 멘델우성 | 멘델열성 |
| 원인 유전자 | 복제교정유전자 | APC유전자 | STK11유전자 | DPC4유전자 | MYH유전자 |
| 빈도(대장암) | 2-5% | 1% | 0.1% | 0.1% | 미상 |
| 용종의 빈발장기 | 대장 | 대장 | 소장 | 대장 | 대장 |
| 용종의 빈도 | 20-40% | 100% | > 90% | > 90% | 미상 |
| 용종의 수 | 1-10 | > 1,000 | 10-100 | 50-200 | 3-100 |
| 암발생 위험도 | 80% | 100% | 50% | 10-20% | 미상 |
| 암발생 연령 | 40대 | 25세부터 증가 | 30대 | 30대 | 40대 |
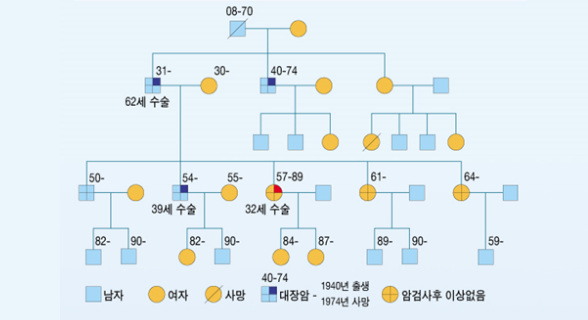
유전성 비용종증 대장암 환자의 가계도
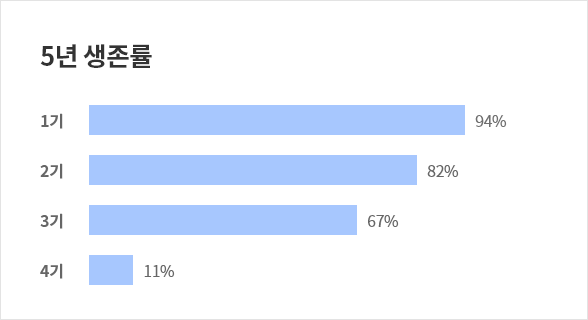
대장암 치료 성적
대장암의 예방법
권장하는 식품: 섬유질 식품
피해야 할 식품: 가공육, 적색육
금주, 금연
운동
